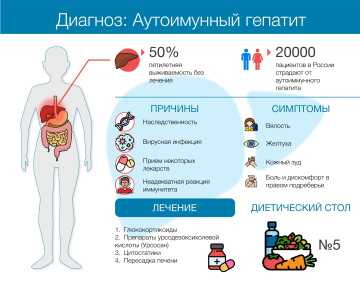
Аутоиммунный гепатит — это хроническое воспаление печени неизвестной причины, вызванное реакцией иммунной системы на ткани органа и приводящее к постепенному разрушению его структуры. Болеют аутоиммунным гепатитом (АИГ) лица обоих полов, всех возрастов и национальностей. Болезнь может протекать по-разному: бессимптомно, как хроническое заболевание, или молниеносно со стремительным развитием печёночной недостаточности.
Чаще всего периоды обострений чередуются со спонтанными ремиссиями. Заболевание встречается нечасто: на всю Россию насчитывается около 20 тысяч пациентов. Женщины болеют чаще мужчин в обеих возрастных группах: взрослые и дети. Болезнь может возникнуть в любом возрасте. Ранее считалось, что существует два возрастных пика заболеваемости: 15–24 и 45–55 лет, в настоящее время эта концепция подвергнута сомнению.
Классификация аутоиммунного гепатита
Аутоиммунный гепатит классифицируют по типу антител к тканям печени (аутоантител), циркулирующих в крови:
-
I тип (чаще всего встречается у взрослых). Преобладают антитела против белков ядер клеток (антинуклеарные) и/или антитела против белков гладкомышечных клеток. Также могут определяться антитела к актину (это основной белок, который образует клеточный скелет) или растворимому антигену печени. При этом виде аутоиммунного гепатита организм быстро и хорошо реагирует на лечение, примерно у 20 % пациентов ремиссия продолжается и после завершения терапии. Без лечения цирроз печени развивается в среднем за три года;
-
II тип (чаще встречается у детей до 14 лет). Это более редкая в сравнении типом I форма АИГ, выявляется примерно у 15 % пациентов. Обнаруживаются антитела к фрагментам мембран внутриклеточных структур (микросомам) печени и почек 1-го и 3-го типов. Плохо поддается лечению, без терапии приводит к циррозу примерно в два раза быстрее, чем I тип; сохранение ремиссии после отмены лечения, подавляющего активность иммунной системы, наблюдается крайне редко;
-
III тип. Ранее его выделяли, в настоящее время большинство профессиональных ассоциаций, которые пишут согласительные документы и клинические рекомендации, от него отказались, поскольку его профиль практически идентичен АИГ I типа.
Причины аутоиммунного гепатита
Врачи до сих пор не нашли точного ответа, почему именно возникает это заболевание. Довольно чётко прослеживается наследственная предрасположенность: известно пять различных видов мутаций в системе генов, отвечающих за иммунный ответ.
Кроме того, известно, что аутоиммунный гепатит нередко сочетается с другими хроническими воспалительными заболеваниями, вызванными неадекватной реакцией иммунитета: аутоиммунным тиреоидитом, хроническим язвенным колитом, гломерулонефритом и другими.
Однако наличие наследственной предрасположенности ещё не означает, что заболевание непременно разовьётся. Скорее всего, для начала аутоиммунной реакции необходимы «запускающие» факторы — триггеры. Ими могут стать: вирусные инфекции (простой герпес, корь, гепатит, цитомегаловирус, вирус Эпштейна-Барр и др.); воздействие некоторых лекарств (миноциклин, диклофенак, метилдопа, инфликсимаб, этанерцепт) и др.
При неудачном сочетании генетической предрасположенности и внешних факторов в организме уменьшается количество клеток, тормозящих иммунный ответ (Т-супрессоров). Иммунитет становится чрезмерно активным, начинает воспринимать ткани печени как чужеродные и, стремясь избавиться от «агрессора», вырабатывает антитела. Они соединяются с белками печени и разрушают её клетки.
Симптомы аутоиммунного гепатита
Примерно в четверти случаев аутоиммунный гепатит протекает бессимптомно. Повышение АСТ и АЛТ (ферментов печени) в крови обнаруживают случайно во время биохимического исследования, выполненного по другому поводу. Заболевание может начаться по типу острого гепатита: внезапная слабость, высокая температура, желтуха, боль в области печени, темная моча.
Нередко первым проявлением болезни становится развернутая картина цирроза печени: истощение, скопление жидкости в брюшной полости, периферические отеки, расширение подкожных вен живота и т. д.
Чаще же всего при аутоиммунном гепатите обнаруживается совокупность печёночных и внепечёночных проявлений. «Печёночные» симптомы довольно типичны для любого поражения этого органа:
-
слабость;
-
сонливость;
-
анорексия (потеря аппетита);
-
тошнота;
-
боль в правом подреберье;
-
желтуха;
-
кожный зуд.
Кроме этого, возможны и внепечёночные проявления:
-
беспричинная температура;
-
кожный васкулит;
-
боли в суставах и/или мышцах;
-
увеличение лимфатических узлов;
-
плеврит;
-
перикардит;
-
миокардит.
Эти симптомы нередко гораздо интенсивнее, чем проявления со стороны печени, что вводит в заблуждение и самого пациента (который обращается не к гепатологу, а к другим специалистам), и врачей. Отсюда диагностические ошибки.
Диагностика аутоиммунного гепатита
В основе диагностики АИГ лежит понимание того, что заболевание может проявлять себя по-разному. Пациент может обратиться к врачу по поводу изменённых печёночных показателей, может быть экстренно госпитализирован с признаками печёночной недостаточности, может ощущать слабость и усталость и так далее.
Врач должен исключить все возможные причины повреждения печени: избыточное употребление алкоголя или каких-либо других потенциально токсичных для печени веществ. Необходимо выяснить, какие лекарства или биологические добавки принимал пациент, исследовать маркеры вирусов гепатита, изучить обмен веществ пациента, помнить о редких моногенных заболеваниях, например, болезни Вильсона.
УЗИ и другие методы визуализации печени могут продемонстрировать изменения структуры органа, но они не дают представления о причинах повреждения. Поэтому максимум внимания нужно уделить расспросу больного, его осмотру и анализу лабораторных показателей.
В клиническом анализе крови пациента с АИГ нет каких-либо специфических отклонений за исключением ускорения СОЭ (неспецифический маркер воспаления). Гораздо более показательным является биохимическое и иммунологическое исследования крови:
-
повышен уровень сывороточных гамма-глобулинов, IgG;
-
повышены уровни АСТ, АЛТ;
незначительно повышены ЩФ и ГГТП; -
в норме или повышен уровень билирубина (зависит от формы течения АИГ);
-
чаще всего определяются антинуклеарные их же называют антиядерными (ANA) и антигладкомышечные антитела (ASMA);
-
в крови могут выявляться антитела к микросомам печени и почек (anti-LKM-l или 3) антитела к актину или антитела к растворимому печёночному антигену (anti-SLA).
Наиболее показательно в диагностическом отношении гистологическое исследование печени — биопсия. Для этого под контролем УЗИ специальной иглой у пациента забирают некоторое количество печёночной ткани и изучают её под микроскопом. При микроскопическом исследовании можно обнаружить признаки воспаления, в котором присутствуют характерные для АИГ клетки, их называют плазматическими. Также в воспалительном инфильтрате много лимфоцитов. Когда пациент на фоне лечения вступает в стойкую ремиссию и ему делают контрольное гистологическое исследование ткани печени, видно, что количество плазматических клеток уменьшается.
Лечение аутоиммунного гепатита
Поскольку в основе болезни лежит воспаление, вызванное чрезмерной активностью иммунитета, базисная терапия аутоиммунного гепатита включает препараты, одновременно подавляющие и воспаление, и иммунитет. Как правило, лечение начинают с глюкокортикоидов, при их недостаточной эффективности к схеме лечения добавляют цитостатики. Среди них препаратом первой линии служит азатиоприн.
Курс терапии длительный, минимальный срок непрерывного приема лекарств — 2 года. После нормализации лабораторных показателей проводят биопсию печени, и, если она подтверждает прекращение воспалительного процесса, препараты отменяют. Но пациент должен оставаться под врачебным наблюдением и регулярно сдавать анализы крови, чтобы вовремя выявить возможный рецидив.
В случае рецидива терапию возобновляют. Для поддержания функции органа в составе комплексного лечения можно рекомендовать препараты на основе урсодезоксихолевой кислоты (урсосан). Она способствует стабилизации мембран гепатоцитов, защищает клетки печени и помогает им восстановиться, уменьшает активность воспаления, замедляет развитие фиброза печени.
Кроме того, УДХК нормализует желчеотток (при любом нарушении работы печени ухудшается качество желчи) и снижает уровень холестерина в организме. При неуклонном прогрессировании заболевания, развитии цирроза и печёночной недостаточности может быть рекомендована трансплантация печени. Правда, рецидив аутоиммунного гепатита возможен и после пересадки органа.
Прогноз и профилактика
Прогноз у заболевания серьёзный. У 30–65 % пациентов уже при первичном обследовании обнаруживают цирроз печени. Без лечения пятилетняя выживаемость составляет 50 %, десятилетняя — 10 %. Однако при адекватно подобранной терапии и выполнении рекомендаций врача прогноз значительно улучшается. На фоне лечения десятилетняя выживаемость больных достигает 93 %.
Профилактики аутоиммунного гепатита не существует.
Источники:
-
Клинические рекомендации по диагностике и лечению аутоиммунного гепатита. Российская гастроэнтерологическая ассоциация. М. 2013.
-
В.В. Сквoрцoв, А.Н. Гoрбaч. Аутоиммунный гепатит: диагностика и лечение. Эффективная фармакотерапия, 2018.
-
https://journals.lww.com/hep/fulltext/2020/08000/diagnosis_and_management_of_autoimmune_hepatitis.24.aspx











.png)
Авторизуйтесь, чтобы написать комментарий или проголосовать:
Или оставьте его анонимно: